- 睡眠時無呼吸症候群の症状をセルフチェック
- 睡眠時無呼吸症候群とは
- 睡眠時無呼吸症候群の原因
- 睡眠時無呼吸症候群になりやすい人
- 睡眠時無呼吸症候群の症状
- 横向きになるとなぜいびきが止まるのか
- 睡眠時無呼吸症候群の合併症
- 睡眠時無呼吸症候群で行う検査
- 睡眠時無呼吸症候群の治療
- 日中の眠気と交通事故
- 睡眠時無呼吸症候群の検査にかかる費用について
- 睡眠時無呼吸症候群の治療にかかる費用について
- 睡眠時無呼吸症候群患者様のご来院エリアマップ
睡眠時無呼吸症候群の症状をセルフチェック
睡眠時
- いびきをかく
- 寝ている間に呼吸が止まることがある
- 夜中にトイレで何度も目が覚める
- 息苦しさを感じることがある
- 寝汗をかく
- 歯ぎしりをする
起床時
- 熟睡感を感じない
- 疲れが取れない
- 口や喉が渇いている
- 頭痛がする
- 体が重い
日中
- 強い眠気を感じる
- 集中力の低下
- だるさを感じる
- 頭がすっきりしない
- 休んでも疲れがとれない
睡眠時無呼吸症候群とは
 睡眠時無呼吸症候群とは、睡眠中に無呼吸状態や低呼吸状態を繰り返し発症する疾患です。無呼吸とは、呼吸の停止が10秒以上続く状態を言い、この無呼吸が7時間以上の睡眠中に30回以上確認されるか、1時間に5回以上確認されると睡眠時無呼吸症候群(SAS)と診断されます。
睡眠時無呼吸症候群とは、睡眠中に無呼吸状態や低呼吸状態を繰り返し発症する疾患です。無呼吸とは、呼吸の停止が10秒以上続く状態を言い、この無呼吸が7時間以上の睡眠中に30回以上確認されるか、1時間に5回以上確認されると睡眠時無呼吸症候群(SAS)と診断されます。
睡眠時無呼吸症候群が続くと、酸素不足を繰り返すことで心疾患や脳卒中など重篤な症状を引き起こしたり進行させるリスクが高まります。また、これら症状によって慢性的な睡眠不足となって日中に激しい眠気や集中力低下を起こすなど、日常生活に支障を来たす可能性があります。
睡眠時無呼吸症候群の原因
睡眠時無呼吸症候群の原因は、気道が閉塞してしまう閉塞性が大部分を占めますが、呼吸中枢に何か障害が生じることで発症することもあります。
閉塞性睡眠時無呼吸症候群
閉塞性性睡眠時無呼吸症候群の主な原因は、肥満や扁桃肥大、アデノイド肥大、あごの構造、舌の気道への落ち込み、鼻炎、鼻中隔湾曲症など様々なものが考えられ、いずれかによって睡眠中に気道が閉塞することで無呼吸状態に陥ります。このように、睡眠時無呼吸症候群の多くは閉塞性となります。
中枢性睡眠時無呼吸症候群
中枢性性睡眠時無呼吸症候群とは、呼吸機能を司っている脳内の呼吸中枢に障害が生じることで睡眠時の無呼吸状態を引き起こす疾患です。この状態になると、正常に呼吸ができなくなりますが、閉塞性の特徴であるあえぐようないびきをかくことはありません。
心不全や脳卒中、腎不全などの合併症として発症することが多いと報告されています。
睡眠時無呼吸症候群になりやすい人
上記の通り、睡眠時無呼吸症候群(SAS)は、空気が通る上気道が閉塞することで呼吸困難に陥る疾患です。一般的に肥満症の中年男性に多いとされていますが、中には痩せている人や、子ども、女性でも発症することがあります。
肥満以外の原因としては、首が太くて短い人、舌や舌の付け根が大きい人、下あごが小さい人、あごが後退している人など、気道が閉塞しやすい体型の方が発症しやすいと考えられています。
女性は更年期から睡眠時無呼吸症候群になりやすい?
一般的に男性に多いとされる睡眠時無呼吸症候群ですが、更年期の頃から女性の発症率も向上し、70歳頃には男女比が1:1になります。原因として考えられるのは、プロゲステロンという女性ホルモンの減少です。このホルモンは、脳の呼吸中枢に作用して呼吸を促進するため、無呼吸状態を抑制する働きがありますが、閉経前後からこのホルモンが減少し、女性の更年期に無呼吸が増加すると考えられています。
睡眠時無呼吸症候群の症状
睡眠中の症状
- 大きないびきをかく
- 息が止まることがあると心配された
- 自分のいびきで目が覚めてしまう
- 息苦しくなって目が覚めてしまう
- むせて咳込み、目が覚めてしまう
- 夜中に何度もトイレに起きる
- 暑くないのに寝汗をかく
起床時に起こる症状
- 朝起きると頭痛がある
- 眠りが浅く、寝ても疲労感が抜けない
- 朝起きると倦怠感がある
- 寝起きが悪く、二度寝してしまう
日中に起こる症状
- 耐えられないほどの強い眠気に襲われる
- 睡眠時間は充分取っているのに眠さが残る
- 集中力が低下して些細なミスを起こすことが増えた
- 慢性的に疲労感がある
- 一瞬だけ意識を失うように眠ってしまうことがある
横向きになるとなぜいびきが止まるのか
睡眠中は筋肉が弛緩するため、いびきをかいたり無呼吸を起こしやすくなります。さらに、仰向けで寝ると、舌の付け根などが上気道に落ち込みやすくなり、気道が狭くなっていびきや無呼吸の可能性が高まります。
上気道のスペースが正常な場合は問題ないのですが、上気道が狭まると、狭い隙間を空気が通ろうとしていびきが生じます。さらに症状が進行して、上気道が完全に閉塞してしまうと、無呼吸になります。
電車の中や会議中などでもいびきをかいてしまう場合は注意が必要です。横向きに寝ると、仰向け状態よりも気道を広く確保できますので、いびきや無呼吸を抑制することができます。
睡眠時無呼吸症候群の合併症
虚血性疾患(狭心症・心筋梗塞)
 狭心症や心筋梗塞など、冠動脈が狭まったり閉塞する疾患を虚血性心疾患と言います。虚血性心疾患と睡眠時無呼吸症候群には強い相関関係があり、どちらか一方の疾患があると、もう一方の疾患も合併しやすいことが報告されています。
狭心症や心筋梗塞など、冠動脈が狭まったり閉塞する疾患を虚血性心疾患と言います。虚血性心疾患と睡眠時無呼吸症候群には強い相関関係があり、どちらか一方の疾患があると、もう一方の疾患も合併しやすいことが報告されています。
心不全
心不全とは、様々な原因によって心臓のポンプ機能が低下し、正常に血液を全身に送ることができなくなっている状態です。多くの心疾患は、進行すると最終的に心不全を発症します。
また、他の疾患やストレスなどが起因して心不全を発症することもあります。近年では、睡眠時無呼吸症候群が増加傾向にあり、睡眠中に無呼吸状態を頻発することで心機能が低下することが報告されています。睡眠時無呼吸症候群によって心不全を合併すると、死亡リスクが高まるという研究結果も示されており、注意が必要です。
脳血管障害
調査によると、重度の睡眠時無呼吸症候群のある方は、脳梗塞・脳出血などの脳血管障害の発症リスクが3倍程度上昇することが報告されています。
高血圧
 国外・国内の調査によると、睡眠時無呼吸症候群のある方は、高血圧の発症リスクが向上すると報告されています。
国外・国内の調査によると、睡眠時無呼吸症候群のある方は、高血圧の発症リスクが向上すると報告されています。
また、睡眠時無呼吸症候群がある場合は、睡眠中に血圧の数値が跳ね上がることがあり、一般的な高血圧治療薬では抑制しにくいことなどもわかってきています。
不整脈
 睡眠時無呼吸症候群は、睡眠中に呼吸の停止や再開を繰り返すことで自律神経のバランスが崩れ、不整脈を誘発する恐れがあります。このような状態は、不整脈とは関係のない生理的なものも多くありますが、中には早急に適切な治療が必要な場合もありますので、注意が必要です。なお、睡眠時無呼吸症候群を治療によって改善すると、不整脈も改善する可能性があります。
睡眠時無呼吸症候群は、睡眠中に呼吸の停止や再開を繰り返すことで自律神経のバランスが崩れ、不整脈を誘発する恐れがあります。このような状態は、不整脈とは関係のない生理的なものも多くありますが、中には早急に適切な治療が必要な場合もありますので、注意が必要です。なお、睡眠時無呼吸症候群を治療によって改善すると、不整脈も改善する可能性があります。
睡眠時無呼吸症候群で行う検査
簡易PSG検査
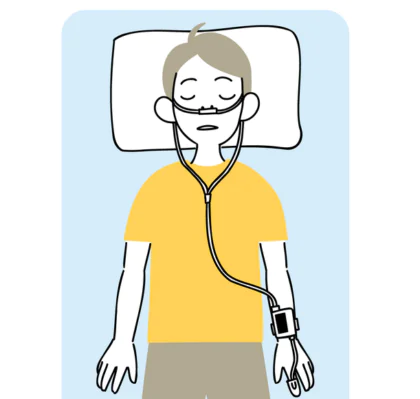 以前は入院しないと行うことができなかった睡眠中の呼吸や血中酸素飽和量を計測・記録する検査ですが、現在では簡易的にご自宅で行うことが可能です。簡易検査と言っても、睡眠状態を的確に調べることができます。
以前は入院しないと行うことができなかった睡眠中の呼吸や血中酸素飽和量を計測・記録する検査ですが、現在では簡易的にご自宅で行うことが可能です。簡易検査と言っても、睡眠状態を的確に調べることができます。
当院では、簡易PSG検査を常備しています。まずはお気軽にご相談ください。
ポリソムノグラフィー検査 (PSG)
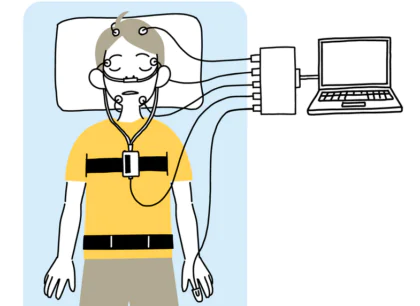 ポリソムノグラフィー検査(PSG)とは、睡眠中の呼吸と血中酸素飽和量に加え、脳波、眼球運動、呼吸運動、心電図、いびき、口と鼻の気流、睡眠時の姿勢なども同時に計測・記録することができる精密検査です。従来のポリソムノグラフィー検査(PSG)は1泊入院する必要がありましたが、当院では入院せずにご自宅で検査を行うことができる在宅PSG検査を実施しております。
ポリソムノグラフィー検査(PSG)とは、睡眠中の呼吸と血中酸素飽和量に加え、脳波、眼球運動、呼吸運動、心電図、いびき、口と鼻の気流、睡眠時の姿勢なども同時に計測・記録することができる精密検査です。従来のポリソムノグラフィー検査(PSG)は1泊入院する必要がありましたが、当院では入院せずにご自宅で検査を行うことができる在宅PSG検査を実施しております。
睡眠時無呼吸症候群の治療
CPAP療法
 CPAP療法とは、睡眠中に専用マスクを装着し、陽圧をかけた空気を送ることで気道を確保して無呼吸や低呼吸を抑制する治療法です。使用法は、専用機器をご自宅に導入し、そこからつながるマスクをご自身で装着して就寝します。
CPAP療法とは、睡眠中に専用マスクを装着し、陽圧をかけた空気を送ることで気道を確保して無呼吸や低呼吸を抑制する治療法です。使用法は、専用機器をご自宅に導入し、そこからつながるマスクをご自身で装着して就寝します。
ご自身で行えることや、高い改善効果を得られることから、現在では睡眠時無呼吸症候群の主な治療法となっています。ただし、あくまで対処療法のため、治療を止めてしまうと無呼吸や低呼吸が再発します。
その他の治療(生活習慣の改善)
睡眠時無呼吸症候群は、肥満などの生活習慣病が起因しているケースも多くございます。肥満症の場合、睡眠時に気道の周辺の脂肪が気道に落ち込んで無呼吸を起こしやすくなるため、減量して適正体重に戻すことが大切です。なお、仰向けで寝ると軌道が狭まりますので、横向きで眠ることで症状緩和につながることもあります。
また、アルコールは筋肉を弛緩させるため、就寝前に飲酒をすると気道周辺の筋肉が気道に落ち込み、閉塞しやすくなります。就寝前の飲酒は控えるようにしましょう。
日中の眠気と交通事故
 睡眠時無呼吸症候群を発症すると、慢性的な睡眠不足に陥り、日中に対えられない眠気に襲われることもあります。日中の眠気は、判断力・集中力や作業効率の低下を招くだけでなく、交通事故を引き起こす恐れもあります。
睡眠時無呼吸症候群を発症すると、慢性的な睡眠不足に陥り、日中に対えられない眠気に襲われることもあります。日中の眠気は、判断力・集中力や作業効率の低下を招くだけでなく、交通事故を引き起こす恐れもあります。
睡眠時無呼吸症候群や睡眠障害によって生じる経済的損失は年間3.5兆円にのぼるという試算もあるように、これらの症状は交通事故や医療事故・産業事故など重大な事故を引き起こす可能性があり、注意が必要です。
近年では、睡眠時無呼吸症候群が原因とされる交通事故が増加傾向にあります。原因の多くは、自身が睡眠時無呼吸症候群であることに気づかず、適切な検査や治療を行っていいないことなどが指摘されています。睡眠時無呼吸症候群による交通事故のリスクについては、国も注意喚起を行っています。特に事業用自動車を扱う事業者に対しては、国土交通省が「自動車運送事業者における睡眠時無呼吸症候群対策マニュアル」を作成し、睡眠時無呼吸症候群の早期発見や治療を促しています。
眠気やいびきを日常的なものと軽く捉えず、睡眠時無呼吸症候群のリスクや、それによる交通事故などの社会的リスクの可能性まで考慮しておくことが大切です。
睡眠時無呼吸症候群の検査にかかる費用
睡眠時無呼吸症候群の検査には基本的に健康保険が適用されます。| 検査内容 | 1割負担 | 3割負担 |
| 簡易PSG検査 | 約720円 | 約2,700円 |
| 精密PSG検査 |
約3,500円(別途入院費、その他経費) |
約10,000円(別途入院費、その他経費) |
睡眠時無呼吸症候群の治療にかかる費用
SASと診断された場合の治療にも、原則として健康保険が適用されます(一部例外あり)。 治療法としては、主にCPAP療法(シーパップ療法)が選択肢として挙げられます。CPAP療法 CPAP療法は、睡眠中に専用のマスクを装着し、一定の圧力をかけた空気を送り込むことで気道の閉塞を防ぐ治療法です。| 1割負担 | 3割負担 | |
| CPAPにかかる月額費用目安 | 約1,500円 | 約5,000円 |
睡眠時無呼吸症候群患者様のご来院エリアマップ
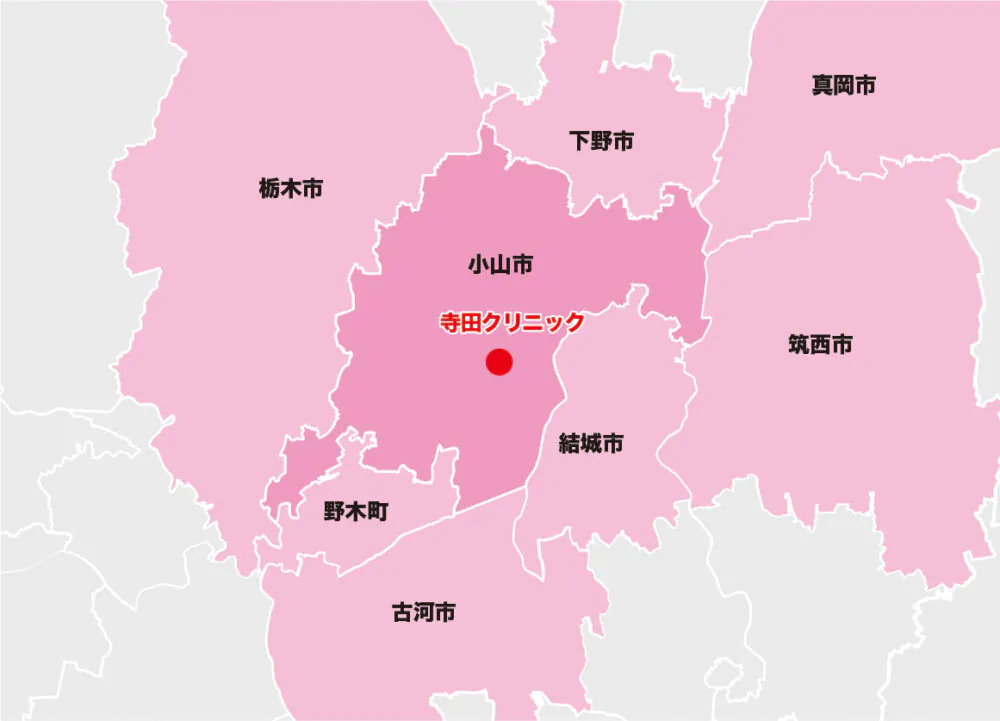 当院では小山市はもちろんですが、栃木市、下野市、真岡市、筑西市、結城市、古河市、野木町にお住いの方からも睡眠時無呼吸症候群の診察や検査、治療目的でご来院して頂いております。当院は、地域の皆様のご健康に貢献していくため、睡眠時無呼吸症候群の治療にも力を入れております。少しでも気になる症状がある方、血糖値が高い方、身内に糖尿病の治療を受けている方がいらっしゃる場合はお気軽に当院へご相談ください。
当院では小山市はもちろんですが、栃木市、下野市、真岡市、筑西市、結城市、古河市、野木町にお住いの方からも睡眠時無呼吸症候群の診察や検査、治療目的でご来院して頂いております。当院は、地域の皆様のご健康に貢献していくため、睡眠時無呼吸症候群の治療にも力を入れております。少しでも気になる症状がある方、血糖値が高い方、身内に糖尿病の治療を受けている方がいらっしゃる場合はお気軽に当院へご相談ください。










 調査によると、睡眠時無呼吸症候群の重症度が高くなればなるほど、糖尿病を合併している割合が増加していることが報告されています。
調査によると、睡眠時無呼吸症候群の重症度が高くなればなるほど、糖尿病を合併している割合が増加していることが報告されています。